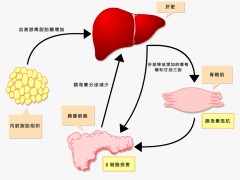
细胞外的葡萄糖要进入细胞內时,需要像钥匙的胰岛素和像钥匙孔的细胞表面受体结合,才会把运输通道打开,让葡萄糖进入细胞。而胰岛素阻抗,就像钥匙或钥匙孔生锈了,让葡萄糖都留在细胞外,导致高血糖的现象。这时葡萄糖只好拼命的要求胰脏,制造更多的胰岛素钥匙去打开细胞受体的钥匙孔,但无法奏效,血糖依然居高不下。
造成胰岛素阻抗的5大原因
1. 遗传因素:
原发性胰岛素阻抗,许多是因为患者基因突变的遗传因素,使胰岛素的结构、胰岛素的抗体或受体等产生异常所致。例如:胰岛素受体最终产物基因突变、葡萄糖活化酶基因突变、Glut4基因突变。而这些基因可能会产生加成作用(synergy),造成原发性胰岛素阻抗。
2. 肥胖:
糖尿病患者可能因为长期缺乏运动、摄入高脂肪、高蛋白食物引起脂肪主要堆积在腹部的中央型肥胖,这是引发胰岛素抵抗主要病因,会让细胞接受器不和胰岛素结合,进入细胞內部的葡萄糖减少,都留在细胞外。而在临床上,2型糖尿病患者有70~80%是肥胖引起的,容易因血压、血脂和血糖相互影响作用,使得血脂、血压增高,血糖也连带增高,让胰岛素阻抗变得更严重。
3. 疾病:
当疾病造成糖异生作用增加或脂肪、肝脏、肌肉等外周组织的细胞受体问题,使胰岛素不敏感,会造成胰岛素阻抗。例如:肾功能衰竭患者甲状旁腺激素分泌增多,会促进糖异生速度;高游离脂肪酸血症会使细胞受体产生问题。
4. 肿瘤坏死因子增多
当体內的肿瘤坏死因子的活性提高,会引发脂肪分解加速,血浆游离脂肪酸能力上升,导致高胰岛素血症(hyperinsulinemia)而产生胰岛素阻抗。
5.体內环境因素及其他:
体內环境因素,可能因为服用糖皮质激素的药物、铬和钒等微量元素缺乏和妊娠,造成胰岛素阻抗。而临床试验发现,由脂肪细胞分泌的抵抗素(resistin),会降低葡萄糖摄取,减少组织摄取葡萄糖的浓度,造成胰岛素功能衰退的现象。
提高的血糖含量都会导致蛋白质的糖基化。那些患有内脏肥厚(即在腹部肌肉壁下储存大量的脂肪组织,区别于皮下脂肪或皮肤与肌肉之间的脂肪),高血压,高血糖症和血脂异常(导致增高甘油三酯、小低密度脂蛋白颗粒和降低高密度脂蛋白胆固醇水平)的是常见的胰岛素抗性人群。胰岛素抗性还经常和超凝结状态(削弱的纤维蛋白溶解能力),以及增高的发炎细胞因子水平相关。
并发症
非正常的久坐不动的生活方式,不管是因为年老体衰或缺乏身体锻炼。
血色素沉着
多囊卵巢综合征
高皮质激素(例如类固醇的使用或库欣氏病)
高尿酸血症,轻则引发痛风,重则造成心脏及肾脏衰竭。
高血压、心血管疾病、中风
高胰岛素血症
如何判断胰岛素抵抗
临床上,当胰岛素抵抗指数(HOMA-IR)大於或等于 2,即代表胰岛素阻抗,糖尿病风险也随之增加,需开始注意自己否有血糖的问题。
胰岛素阻抗(HOMA-IR) 检查意义:可协助评估胰臟稳定血糖的能力,是糖尿病的早期检测指标之一 。
胰岛素抗性指数(HOMA-IR)≦1.4:正常 ;
胰岛素抗性指数(HOMA-IR)1.5 – 1.9:轻微胰岛素阻抗 ;
胰岛素抗性指数(HOMA-IR)≧2.0:严重胰岛素阻抗。
如何改善胰岛素抵抗
1.饮食控制-低 GI 饮食、慢食、总量控制
越精致的淀粉类食物(如白米饭、面包、白面),升糖指数(GI)越高,会使血糖浓度快速上升,造成血糖不稳定。建议可选择低 GI 食物,且放慢进食速度,即可稳定血糖,并「控制摄取总量」。象是只吃水果减肥的方式其实是错误的,总量若超过一天所需或是太晚摄取,仍会有糖尿病危机。
2.体重维持-BMI ≦ 24
理想的体重维持,建议以控制 BMI ≦ 24 为标准,超过者,可先设定初期易达成的目标(自身体重的 5~7%),待成功后会更有信心挑战下一阶段更严格的目标,只要能循序渐进,就能有效控制体重。
3.有氧运动-531运动原则
有效的有氧运动,才有利于调节血糖。许多人总以没时间作为不运动的借口,可采取最简而易行的运动快走,并建议采 531 原则,即每周运动 5 次,每次 30 分钟,心跳率达每分钟 110 下。















还没有评论,来说两句吧...