关于减肥的理论基础,有两种模型,一个是热量平衡模型(EBM),一个是碳水胰岛素理论,大家对于热量平衡模型比较了解,认为热量摄入小于消耗,体重就能瘦下来。另外一个是碳水-胰岛素模型(CIM)则相对比较陌生,碳水胰岛素理论认为,身体之所以发胖和食物的类型有关,摄入碳水会增加胰岛素分泌,导致脂肪的合成与储存。
2021年12月《美国临床营养学杂志》发表一篇综述,比较深入详细分析了这两种理论,我也从中节选了一些重要信息,如果长期关注减肥,但效果不佳甚至体重反复的人,非常值得一看。
一、热量平衡模型(EBM)
1、能量正平衡导致体重增加
能量平衡理论被大多数人接受可能得益于简单的逻辑加减,认为体重增加只能在能量正平衡(能量摄入大于消耗)的情况下发生,但是这个理论有很多现象无法解释,比如青春期的孩子们,每天吃大量食物,但是身体并不会胖。或者说甲状腺功能失调人群,过量的能量摄入也并没有导致体重增加,相反可能还会减少。
2、食物可口性增加食物摄入量
能量平衡理论由于关注食物的摄入量,认为超级可口的食物、能量密集、加工食品会影响到食物摄入。但通过小鼠研究,调味饮食没有增加摄入量也没有增加体重。当然,可口性也不是食物的固定属性,通过学习和生理状态影响会改变。比如使用与轻度低血糖相关的胰岛素会优先激活边缘纹状体大脑区域,促进对高热量食物和高碳水食物更大渴望。
3、忽略脂肪储存的生物学知识
能量平衡更像是一个数学公式,没有关于脂肪储存相关的生物学知识。比如75kg体重的男性,通过过量摄入膳食能量增加到90kg,会引发一系列生物效应,例如身体会减少饥饿感,增加能量消耗以抵抗这种增加,如果90kg体重,限制能量摄入会引起相反的反应。排除饮食对代谢的影响,能量平衡理论无法解释环境中哪些变化导致了对抗能量失衡和抵抗体重变化的食物系统失调。
从大的面上来看,这些年世界卫生组织一直在提倡少吃多动,几乎所有的加工食物上都贴上了营养标签,标注了热量和营养素。但是20年过去了,全世界的肥胖率并没有因此明显下降。
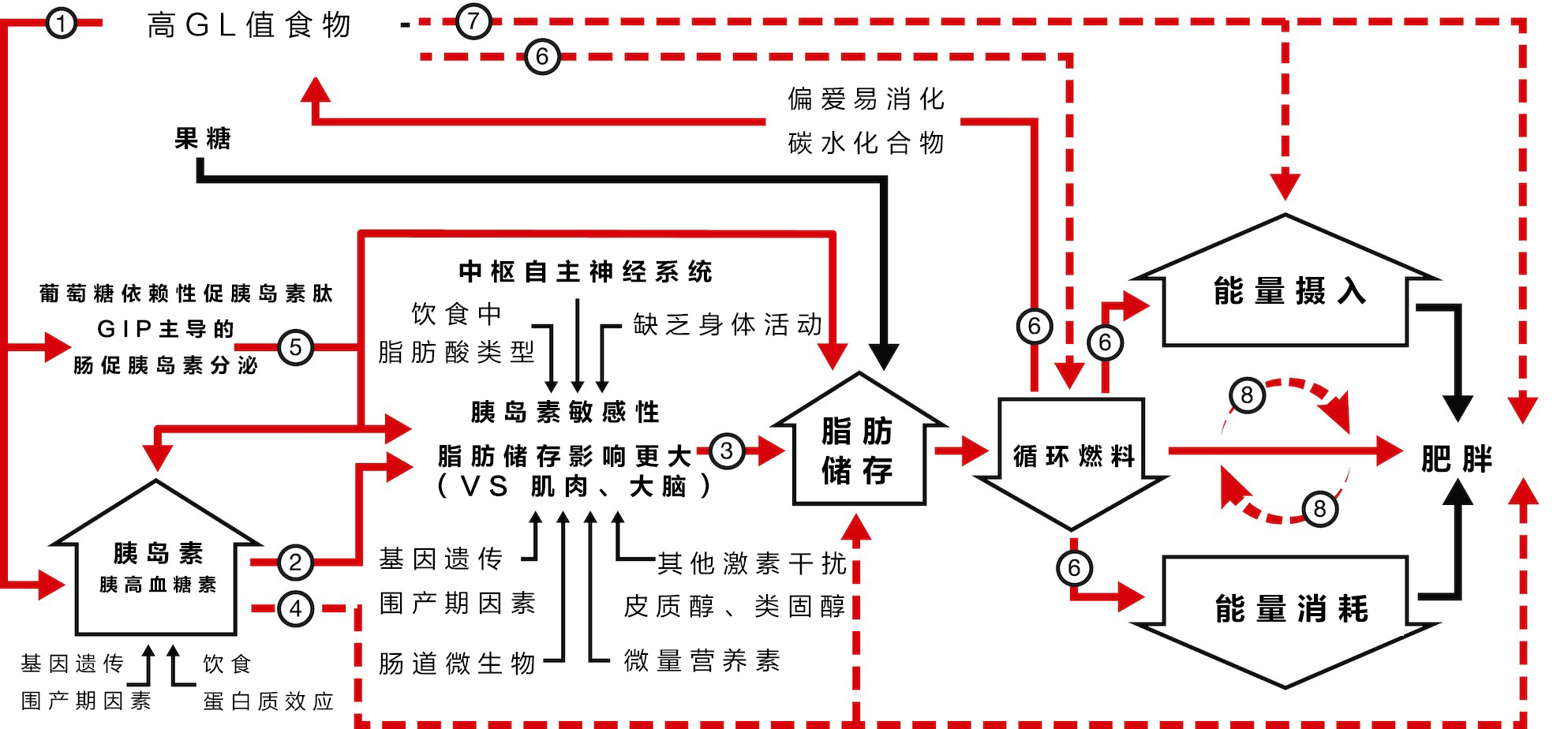
二、碳水-胰岛素模型(CIM)
根据以上模型,能量摄入和消耗与肥胖的关系与传统热量平衡模型一致,不过能量平衡这部分就体重增加的直接原因,算不上根本原因。随着循环燃料(葡萄糖、游离脂肪酸、酮体)浓度的升高,胰岛素抵抗增加,体重增加减慢。(血液中测量的循环燃料就关键器官中燃料感应和底物氧化的代表)。
对脂肪细胞有影响的其他激素包括类固醇和皮质醇,果糖不经过葡萄糖协同作用机制,促进肝脏从头合成脂肪,并且影响肠道功能。
1、关于GL值与高GL食物
GL被定义为总碳水化合物含量和血糖生成指数(GI)的乘积,是一种经过验证的餐后血糖预测指标,与食物、膳食或者饮食模式消耗有关。高GL值的食物包括加工谷物,马铃薯加工食品、游离糖或添加糖含量高的食品。多数新鲜的完整水果,最低限度加工谷物、豆类、坚果、非淀粉类蔬菜都具有中等或低的GL,脂肪和蛋白质对餐后血糖没有直接影响,可以认为他们为0.
食用此类食物会出现什么反应呢?首先是快速水解成葡萄糖被身体吸收,增加胰岛素分泌,抑制胰高血糖素的分泌,并且引发以葡萄糖依赖性促胰岛素肽(GIP)为主的肠促胰岛素反应。这种高度合成代谢状态,在进食后最初几个小时,会促进葡萄糖大量摄取到肌肉、肝脏和脂肪中,刺激肝脏和脂肪细胞中的脂肪生成。
3个小时以后,高GL膳食中大部分营养物质从消化道吸收,但是这种激素反应的持续合成作用,减缓了肝脏葡萄糖和脂肪细胞脂肪酸从摄取到释放的转变。血液中总代谢燃料浓度在餐后迅速下降,可能低于空腹时的浓度。大脑将一信号感知为关键组织如肝脏被剥夺了能量,细胞处于半饥饿状态。饥饿和对高GL食物的渴望增加,为恶性循环奠定基础。
2、碳水胰岛素模型的外延性
低脂饮食这个概念提出以来,整个人群的GL摄入明显增加,包括总碳水的摄入和超加工碳水食物的摄入。除了GL,碳水-胰岛素模型提供了一个理论框架,用于理解其他饮食成分(果糖、蛋白质、脂肪酸、膳食纤维、进食顺序),行为(进餐时间、昼夜节律、身体活动、餐次),以及环境暴露(内分泌干扰物可能通过相关机制,比如脂肪从头合成,肠道微生物,肌肉胰岛素抵抗、慢性炎症、表观遗传),这些都会影响到体重,而不是简单的摄入与支出的平衡。
食用高GL饮食时限制能量摄入既不会减少脂肪储存倾向,也不会减少节食期间的饥饿感,还会进一步减少代谢燃料的可用性,细胞饥饿感会增加,能量消耗可能会下降。如果通过限制碳水减少体重,会降低胰岛素和胰高血糖素的比例,增强脂肪分解和脂肪氧化,并导致自发性食物摄入量减少。通过生酮饮食将碳水化合物摄入量限制的非常低的水平,还可能会引发涉及酮体生物作用的其他机制。
三、基于碳水-胰岛素的预测和假设
1、GL引起的激素反应:
高GL食物对胰腺激素和肠促胰岛素分泌影响已经得到充分证实,,与20%低碳饮食相比,20-60%碳水膳食后,习惯高碳饮食的成年人综合胰岛素与胰高血糖素比率是低碳饮食的7倍。GL还会影响到肠促胰岛素的分泌,口服葡萄糖和高GI餐会迅速刺激小肠产生GIP分泌,相反,低GI膳食对远端肠道产生的胰高血糖素样肽-1(GLP-1)有更大影响。
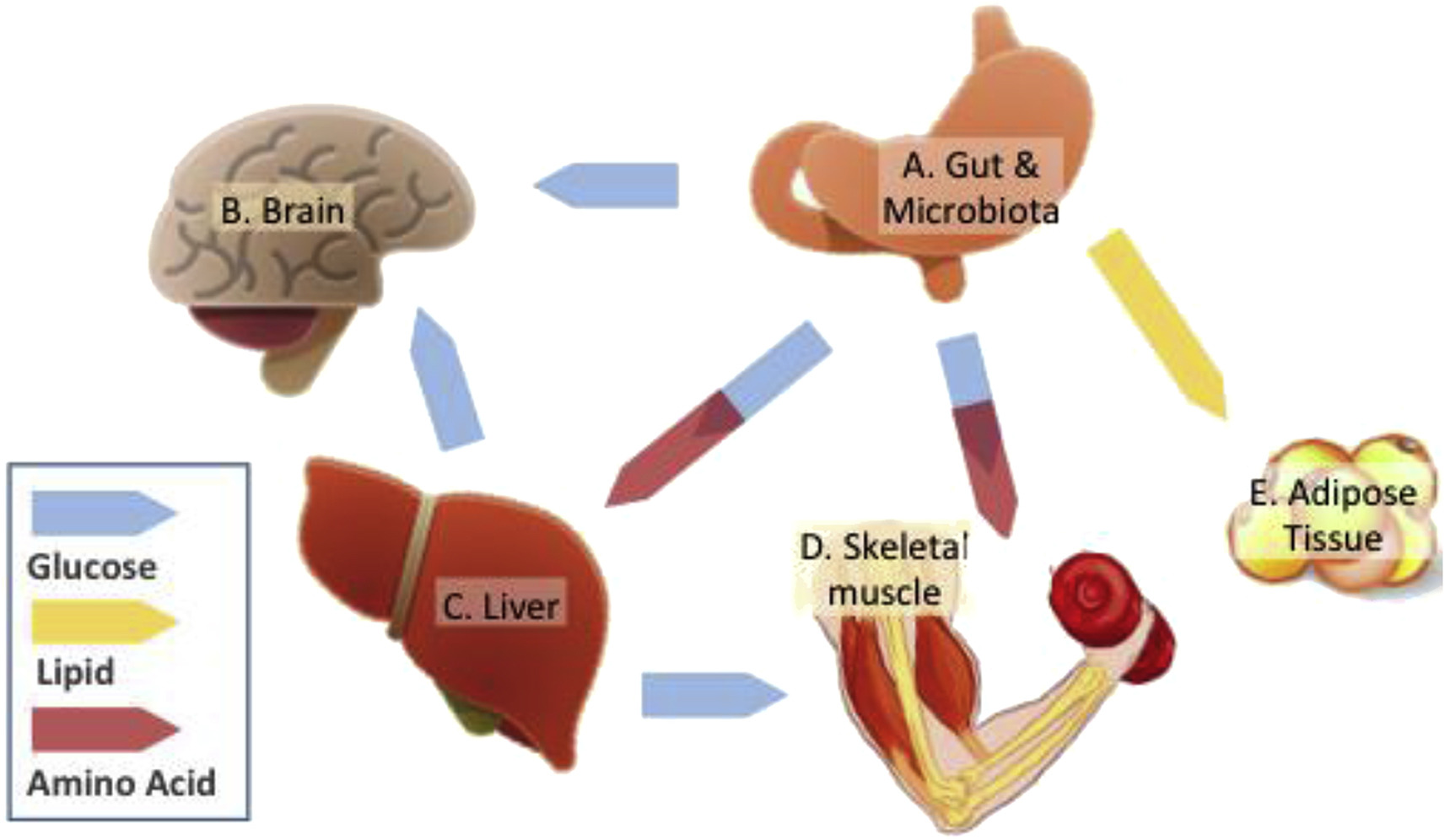
2、胰岛素和组织特异性胰岛素敏感性:
胰岛素敏感性在全身水平测量,掩盖了组织之间的关键差异。大鼠实验通过注射胰岛素,诱导耐受性良好的低血糖,但是脂肪组织中葡萄糖利用率,GLUT4表达和脂蛋白脂肪酶活性、脂肪生成增加,肌肉却出现胰岛素抵抗。
3、组织-特异性胰岛素敏感性和脂肪储存:
相对于代谢活跃或能量感应组织,白色脂肪组织中更高的胰岛素敏感性会改变底物分配,有利于脂肪沉积。通过小鼠实验,消除了脂肪组织中胰岛素特异性受体的小鼠减少了肥胖,相反,肌肉或中枢系统中胰岛素受体消融会增加肥胖。
4、胰岛素、胰高血糖素和肥胖:
在啮齿动物中,长期胰岛素治疗会增加食物摄入和肥胖。大鼠实验,每天注射胰岛素或盐水,食物摄入保持不变,4周后大鼠脂肪量增加,酮体减少。另外一项研究也发现,胰岛素分泌减少相关基因多态性的小鼠,具有更高的能量消耗,可以避免饮食引起的肥胖。在人类实验中,胰岛素或者那些增加胰岛素分泌或脂肪胰岛素敏感性的药物会导致体重增加,减少胰岛素分泌的药物,包括α葡萄糖甘酶抑制剂,会导致体重减轻。接受强化胰岛素治疗2个月的1型糖尿病患者体脂增加2.4kg,与能量消耗减少有关,也不能归因于饮食摄入和尿糖排泄变化。分泌胰岛素的胰腺肿瘤可能会导致体重增加,分泌胰高血糖素的胰腺肿瘤会导致血糖减轻。
5、GIP主导的肠促胰岛素分泌与脂肪储存:
目前GLP-1激动剂的心脏代谢益处,包括减轻体重。但是对胰岛素分泌影响最大的GIP的副作用引起人们注意,通过GIP给药促进脂肪细胞分化和脂肪储存,并在大脑中促进炎症和胰岛素抵抗,GIP受体敲除小鼠可免受饮食引起的肥胖。
6、GL、代谢燃料、食物偏好和能量平衡:
高GL食物会导致3-5小时后循环代谢燃料浓度降低,这与底物分配改变、能量消耗减少和反调节反应有关。此外,血糖的自发短暂下降预示着饥饿、想要吃饭以及能量摄入。胰岛素给药会降低所有代谢燃料浓度,导致饥饿并偏爱高GL食物。内源性的高胰岛素血症可能也是类似的机制。
7、GL、能量平衡与肥胖
与高GI餐相比,低GI餐后的饥饿感较低或者能量摄入减少,低碳饮食在2-3周后会增加总能量消耗,长期来看,高脂肪饮食比高碳水饮食能减少更多体重。研究表明了独特的饮食-表型相互作用,当使用高GL食物时,具有高胰岛素分泌或者葡萄糖稳态异常个体,容易出现不良反应和体重增加。
8、因果方向和合理性
在肥胖实验模型中,涉及到底物分配和能量消耗代谢缺陷,可能在没有增加食物摄入情况下表现出来,证明了碳水胰岛素模型的合理性。这一系列时间,在下丘脑腹内侧肥胖症中得到很好证实,下丘脑腹内侧区损伤后立即出现高胰岛素血症,无全身心胰岛素抵抗,交感神经系统紧张力降低,即使将食物限制,脂肪沉积也会增加。
四、批评和质疑
质疑1、与肥胖相关的遗传变异与中枢神经有关,而不是碳水胰岛素模型预测的脂肪细胞
辩论:大脑表达的基因几乎控制能量代谢的所有方面,除了可能直接影响饥饿的基因,包括通过激素对胰岛、肝脏和脂肪细胞的自主控制。在已知导致肥胖人群风险的数百个单核苷酸多态性中(SNP),受影响的基因、作用方向、分子机制、作用组织和综合生理机制,仅仅对少数人进行了充分表征。有个广泛研究例子中,瘦素信号的遗传破坏导致的肥胖,不一定只通过饥饿和能量摄入来介导。
质疑2、肥胖者血液中代谢燃料浓度通常很高,而不是很低
辩论:在实验性肥胖发展的早期和人类高GL餐后数小时,已记录到循环燃料浓度降低。随着胰岛素抵抗发展,代谢燃料浓度上升,这些可能在某些情况下解离,比如胰岛素抵抗或者糖尿病。CIM提出类似于内部饥饿状态,餐后后期出现的禁食生理加速。
质疑3、对高脂饮食的啮齿动物研究与CIM矛盾
辩论:有报道认为低碳饮食会导致啮齿动物的肥胖,异质性可能与GL以外的饮食配比和遗传背景等非饮食因素有关。通常实验用的高脂肪饮食不仅含有大量糖分,还含有异常高的饱和脂肪含量,会导致高胰岛素血症,肝脏和肌肉胰岛素抵抗以及下丘脑炎症。随后代谢功能障碍通过与CIM一致而不是相反机制将底物分配给脂肪,如果方案中不饱和脂肪代替饱和脂肪,消除Toll型受体信号传到,可以减少代谢功能障碍。
质疑4、与高碳水饮食相比,低碳饮食不会增加能量消耗
辩论:代谢结果短期研究可能产生误导性结果,与常量营养素变化后的适应性过程有关。随着极低碳水饮食开始,酮体升高,给大脑供能,从而保持瘦体重。然而即使禁食,酮体到三周后才能达到稳定状态。在生酮饮食中,氮平衡可能会1个月内保持负平衡(瘦体重分解)。最近一项荟萃分析,与高碳水饮食相比,低碳饮食在不到2.5周的试验中,只是略微降低能量消耗,在较长时间试验中,低碳饮食增加了能量消耗。来自一项5个月大型研究的数据表明,在维持减肥期间食用低碳饮食会增加能量消耗,似乎是可靠的。
质疑5、长期试验中,低碳饮食减肥效果并不明显高于高碳饮食
辩论:大多数饮食实验都使用低强度干预来促进行为改变,这些研究中大多数参与者难以维持饮食变化,从而限制对效果的决断。在Dietfits(饮食干预与治疗成功相互作用的因素)中,3个月和6个月时摄入低碳饮食,比摄入低脂饮食体重减轻更大,这种差异在12个月时并未持续存在。DIRECT实验(饮食干预随机对照实验),报告称,随意低碳饮食比限制热量的低脂饮食更能减轻体重,后者持续2年。
质疑6、亚洲人群消费高GL饮食,但他们肥胖率相对较低
辩论:农业社会饮食以廉价、高碳水谷物和块茎为基础,没有CIM建议的代谢后果。在最近高GL/高糖饮食的中国人中,肥胖和代谢疾病已达到流行程度,除了常量营养素变化,发展中国家从1970年代开始的营养转型的典型特征,就是用加工淀粉和具有更高GL的糖类替代传统碳水化合物。
质疑7:偷换概念
辩论:一些批评者认为,CIM仅在餐后和脂肪组织中考虑胰岛素,胰岛素对肥胖的影响应该独立于碳水化合物。实际上,胰岛素是多功能激素,受到饮食和非饮食因素刺激分泌,然而,碳水对代谢的作用持续到餐后,正如“第二餐效应”证明的那样,晚餐的GI会影响第二天葡萄糖耐量(生玉米淀粉补充剂的睡前餐提高第二天早餐耐受性,低GI晚餐后第二天早晨血糖反应低于高GI晚餐),以及低碳饮食对空腹胰岛素影响(可以使血浆胰岛素降低50%)。事实上,CIM认为脂肪沉积是有胰岛素和其他激素自主输入在多个器官,不仅仅是脂肪组织的作用决定的。
结论
CIM虽然不能提供所有因果机制的完整或者精确的标识,也不能排除其他因果影响的存在,科学模型的价值在于激发讨论,并未研究设计提供信息。尽管存在争议,但重要的共同点已经存在:
对甜味的固有偏好会推动含糖食物的消费,这与能量平衡模型是一致的,这反过来也可能通过与热量无关的机制,影响底物分配(与CIM一致),在这个意义上来说,适口性和食物偏好代谢效应的传统概念,共同推动脂肪积累,或者,限时进食可以清除肝糖原储存,抑制细胞对葡萄糖、胰岛素和氨基酸吸收,从而促进能量限制,部分是通过激素机制,间歇性禁食对胰岛素敏感性,IGF-1有明显的改善作用。













还没有评论,来说两句吧...